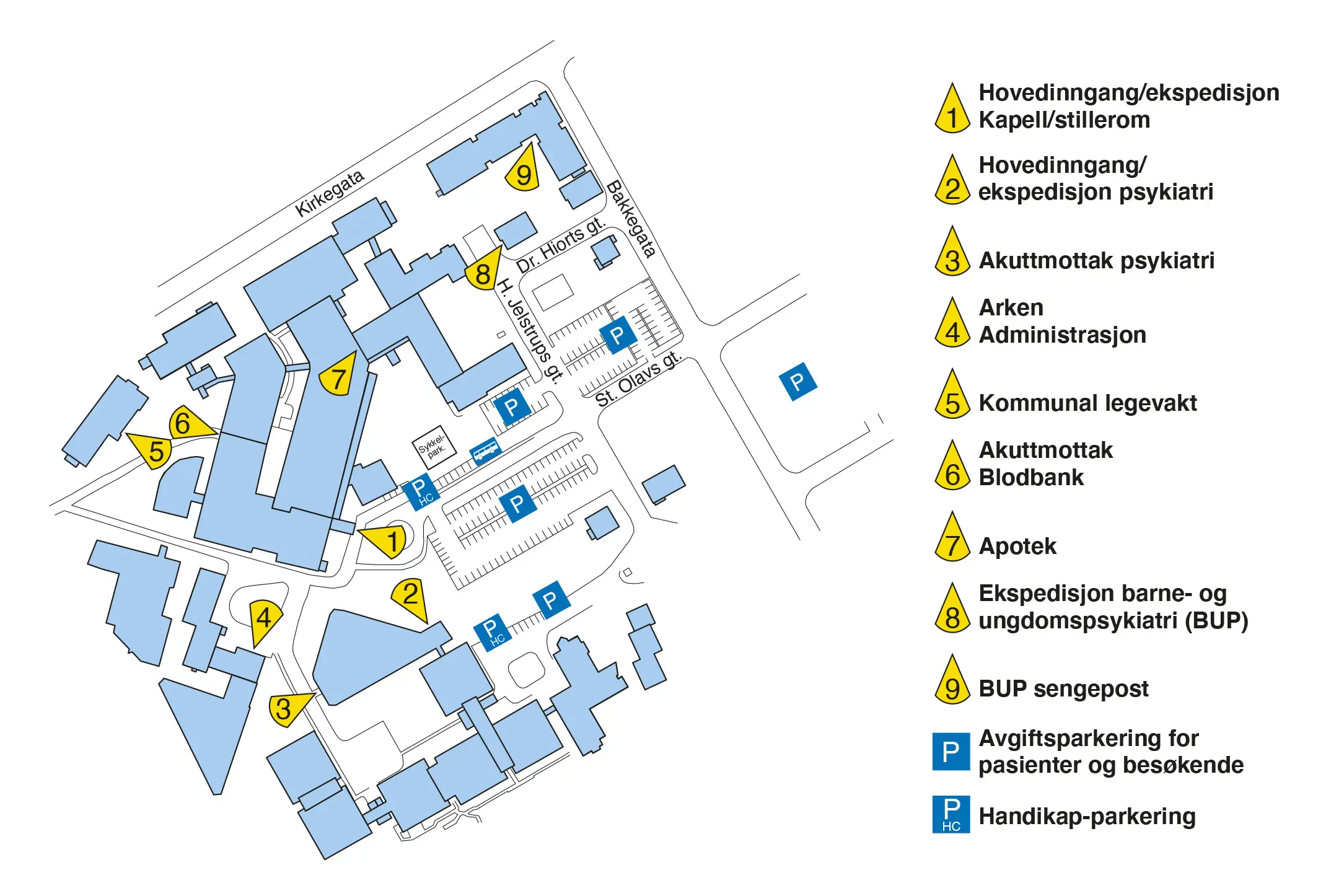
Transplantasjonen gjennomføres på Oslo universitetssykehus Rikshospitalet.
Når du kommer til Rikshospitalet tar en sykepleier og lege imot deg, og du blir deretter gjort klar til operasjon. Ved planlagte transplantasjoner med nyre fra levende giver, kan dette planlegges litt mer og ta litt lengre tid enn ved transplantasjon av nyre fra avdød giver.
Innkomstsamtale
Det er viktig at du forteller om det har skjedd noe den siste tiden, som for eksempel om du har vært forkjølet eller hatt svie ved vannlating. I innkomstsamtalen med sykepleier vil vi ta utgangspunkt i dine ønsker og behov under oppholdet hos oss. Du har anledning til å stille spørsmål om du lurer på noe. I tillegg vil vi informere deg om det som er aktuelt for det du har foran deg, og be deg om opplysninger som er relevant for at du skal få det best mulig før og etter operasjonen.
Prøver
Når du er på sykehuset tar vi blodprøver, røntgen og EKG.
Røntgen av lungene (thorax)
EKG
Dialyse
For deg som skal transplanteres med levende giver og går i dialyse, får du vanlig dialyse dagene før transplantasjonen. Ved transplantasjon med avdød giver kan det bli aktuelt med en kort dialyse for å redusere en høy kaliumverdi, eventuelt trekke væske før narkosen. Dette gjelder særlig hvis det er dialysedagen din.
Anestesi og medisiner
Anestesilegen har en samtale med deg om narkosen før operasjonen hvis det er tid til det.
For å forhindre avstøtning av det nye organet må du bruke flere immundempende medisiner resten av livet. Du starter med medisinene før operasjonen. Du bør ha med deg en liste over medisinene du bruker når du kommer til transplantasjon. Ta gjerne med deg medisiner for noen dager. Hvis du bruker spesielle medisiner, ta med deg for hele oppholdet.